Chậm tăng trưởng ngoài tử cung luôn là một thách thức lớn trong quá trình nuôi dưỡng trẻ non tháng/ nhẹ cân, có tỉ lệ thay đổi từ 43-97% tùy nghiên cứu. Chậm tăng trưởng ngoài tử cung có liên quan với chậm phát triển tâm thần – vận động về sau.
Dinh dưỡng sau sinh kém là một yếu tố quan trọng dẫn đến chậm tăng trưởng; hầu hết các trẻ rất non tháng đều bị thiếu hụt năng lượng và protein nặng nề trong suốt giai đoạn nằm điều trị tại khu chăm sóc sơ sinh tăng cường. Dinh dưỡng tích cực sớm, bao gồm cả qua đường tiêu hóa và tĩnh mạch, được dung nạp tốt ở trẻ rất non tháng và giúp cải thiện tăng trưởng [33].
[toc]
1. Nguyên tắc
– Cho trẻ ăn sớm (nếu không có chống chỉ định) để dự phòng hạ đường huyết
– Cho ăn đường tiêu hóa tối thiểu (trophic/ minimal feeding) ở trẻ < 32 tuần hay <1500g
– Cho ăn nhiều lần trong ngày (8-12 bữa/ngày)
– Tăng lượng sữa thận trọng (≤1000g: 15-20ml/kg/ ngày; >1000g: 30ml/kg/ ngày)
– Ưu tiên sữa mẹ (hay sữa mẹ pha với chất làm giàu Human Milk Fortifiers – HMF) khi cần thiết. Khi mẹ không có/ không đủ sữa, sử dụng sữa công thức dành cho trẻ nhẹ cân non tháng hay sữa từ ngân hàng sữa mẹ (nguồn sữa phải được kiểm định và bảo quản đúng tiêu chuẩn). [9][22][33][40]
2. Nhu cầu năng lượng
Năng lượng mục tiêu: 110 – 130kcal/kg/ngày, có thể tới 150-160kcal/kg/ngày; để đạt mục tiêu tăng trưởng:
– Cân nặng ≥15 g/kg/ ngày
– Chiều cao 0,9 cm/ tuần
– Vòng đầu 0,9 cm/ tuần
3. Nhu cầu nước cơ bản
Cung cấp 60–80 ml/kg/ngày, tăng 10-20 ml/kg/ ngày (tùy cân nặng, Natri/ máu, lượng nước tiểu, tình trạng huyết động học) để đạt 120–150 ml/kg/ ngày vào ngày 7 và 180 – <200 ml/kg/ ngày trong tuần thứ 2.
4. Đường nuôi ăn
– Đối với trẻ ≥ 34 tuần tuổi: ăn sữa qua ống thông dạ dày, đổ thìa hay bú mẹ trực tiếp
– Đối với trẻ < 34 tuần tuổi hay bệnh lý nặng nề: Nuôi dưỡng tĩnh mạch trong những ngày đầu, sau đó kết hợp nuôi tĩnh mạch + ăn qua ống thông rồi ăn qua ống thông hoàn toàn.
5. Nuôi ăn tích cực sớm ở trẻ < 32w hay <1500g trong tuần đầu
– Tĩnh mạch
- Glucose: khởi đầu 6 mg/kg/phút trong ngày đầu, tăng 2 mg/kg/phút mỗi ngày để đạt 10-12mg/kg/ phút, sao cho đường huyết 50–120 mg/dl
- Amino acids: khởi đầu 3.0 g/kg/ngày từ những giờ đầu, tăng 0.5–1.0 g/kg/ngày, để đạt 4.0 g/kg/ngày
- Lipid: khởi đầu 0.5–1.0 g/kg/ngày trong 24 giờ đầu, tăng 0.5–1.0 g/kg/ngày, để đạt 3.0–3.5 g/kg/ngày nếu không có chống chỉ định.
– Tiêu hóa: “Cho ăn đường tiêu hóa tối thiểu” để nhằm thúc đẩy đường tiêu hóa trưởng thành, cải thiện sự dung nạp và giảm thiểu rối loạn chức năng gan. Bắt đầu khi trẻ được 24-48 giờ tuổi (sau 48 giờ nếu ngạt nặng/suy hô hấp, nhiễm trùng huyết, đã được đặt catheter rốn hay thở máy). Gavage liên tục hay ngắt quãng trong 4-7 ngày với thể tích ban đầu 10ml/kg/ ngày, tăng dần đạt ≤ 24 mL/kg/ ngày.
6. Dinh dưỡng tại viện khi trẻ ổn định
– Tiếp tục cho ăn sữa mẹ hoàn toàn.
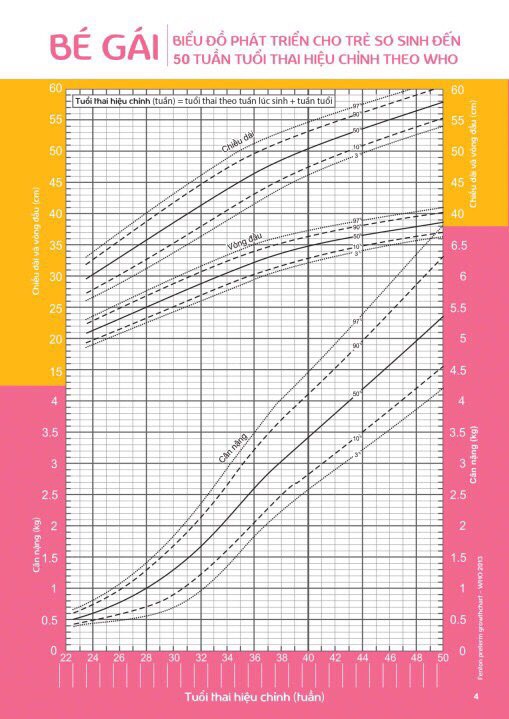
– Bổ sung chất làm giàu vào sữa mẹ khi ăn được sữa mẹ 50ml/kg/ ngày mà trẻ có nhỏ cân so với tuổi thai (cân nặng theo tuổi sau kinh chót nằm dưới bách phân vị thứ 10 trên biểu đồ tăng trưởng của trẻ non tháng Fenton 2013). Chất làm giàu sữa mẹ có hàm lượng đạm, khoáng chất cao. Chú ý theo dõi sự dung nạp: phù, mất nước, bất dung nạp lactose, tiêu chảy, đầy hơi, chậm làm trống dạ dày và nôn.
– Nếu không có/ không đủ sữa mẹ: dùng sữa công thức đặc biệt dành cho trẻ non tháng, nhẹ cân để giúp tăng trưởng nhanh, bắt kịp tăng trưởng của những trẻ sinh đủ tháng.
Biểu đồ tăng trưởng của trẻ non tháng Fenton 2013 – Nữ
Biểu đồ tăng trưởng của trẻ non tháng Fenton 2013 – Nam
7. Dinh dưỡng cho trẻ non tháng, nhẹ cân đến tròn 6 tháng
Trẻ cần được bú mẹ tối đa, bú cả ngày lẫn đêm theo nhu cầu của trẻ nhưng phải đạt ít nhất 8 bữa bú /24 giờ; chỉ bổ sung thêm các loại dinh dưỡng công thức khi trẻ đã bú hết sữa mẹ mà vẫn còn đói hoặc không tăng cân như yêu cầu. Nếu trẻ không được bú mẹ thì nên cung cấp cho trẻ sữa công thức dinh dưỡng đặc biệt dành cho trẻ nhẹ cân, non tháng. Khi trẻ được 5 kg hoặc khi bắt kịp cân nặng trẻ sinh đủ tháng thì chuyển sang sữa công thức tiêu chuẩn dành cho trẻ sinh đủ tháng cùng độ tuổi.
Với những trẻ sinh non giai đoạn này, bổ sung vi chất dinh dưỡng là rất quan trọng.
* Vitamin A: Bổ sung từ 700-1500 IU vitamin A từ 1 tuần tuổi sau sinh tới khi trẻ đạt 2000g.
* Vitamin D: bổ sung 400 IU-1000 IU vitamin D từ 1 tuần tuổi sau sinh.
* Vitamin K: Vitamin K1 tiêm bắp 1 liều duy nhất ngay sau khi sinh: 1mg khi >1000g và 0,3mg/kg khi ≤1.000g.
* Sắt: trẻ nhẹ cân cần được cung cấp sắt với liều 2-3mg/kg/ngày từ 2 tuần tuổi cho đến 12 tháng tuổi.
* Kẽm: với trẻ cân nặng dưới 1500g cần cung cấp 0,5-1,8 mg/kg/ngày cho tới khi được 2000g.
* Can-xi và phốt pho: với trẻ < 1500g cần được cung cấp can-xi 2mmol/kg/ngày và phốt pho 0,5 mmol/kg/ngày cho đến khi được 2.000g [40]
Một số sản phẩm thay thế sữa mẹ dành cho trẻ sinh non theo khuyến cáo của Tổ Chức Y Tế Thế Giới (WHO) Một số sản phẩm dinh dưỡng có thể thay thế sữa mẹ dựa vào các thành phần dinh dưỡng của chúng. Tuy nhiên, các sản phẩm này không chứa các hoạt chất sinh học chống nhiễm khuẩn, kháng thể và các hóc – môn tăng trưởng như sữa mẹ.
* Sữa công thức đặc biệt dành cho trẻ non tháng nhẹ cân (Preterm formula – PTF)
So với các sữa công thức khác, sữa được thiết kế riêng dành cho trẻ nhẹ cân, non tháng giàu năng lượng (80 kcal/100ml), giàu protein, khoáng chất và vitamin hơn. Dù đường và muối khoáng cao hơn, nồng độ thẩm thẩm thấu của sữa cho trẻ nhẹ cân non tháng vẫn chỉ ở mức 250-320 mOsm/kg H2O. Với 150 ml/kg/ngày, sữa này cung cấp cho trẻ protein 3g/kg/ngày.
* Công thức dinh dưỡng cho trẻ sinh non khi xuất viện (Post discharge formula)
Khi thiếu/ không có sữa mẹ, sử dụng công thức dinh dưỡng cho trẻ sinh non sau khi xuất viện cho đến khi trẻ được 5 kg. Đây thực chất là công thức dinh dưỡng trung gian giữa sữa dành cho trẻ sinh non và trẻ đủ tháng, thành phần chứa nhiều đạm, can-xi, kẽm, đồng, phospho và vitamin. Mỗi 100 ml chứa 74-80 kcal năng lượng, hàm lượng đạm từ 2,8-2,9g/100 kcal trở lên và nồng độ thẩm thấu 250-320 mOsm/kg H2O.
* Sữa công thức tiêu chuẩn (Term formula)
Sữa này được thiết kế dành cho trẻ đủ tháng mô phỏng theo các thành phần chủ yếu của sữa mẹ. Mỗi 100 ml sữa có khoảng 67 Kcal, 1,2 -1,3g protein, 50 mg can-xi, 30 mg phospho. Sữa này chỉ sử dụng khi trẻ nhẹ cân, non tháng đã > 5 kg hoặc đã đuổi kịp trẻ sinh đủ tháng trong vòng năm đầu tiên mà không có sữa mẹ
8. Dinh dưỡng cho trẻ non tháng, nhẹ cân từ 6-24 tháng
Ở độ tuổi này trẻ nhẹ cân, non tháng vẫn cần được bú mẹ tối đa nếu có thể. Giai đoạn này thường trẻ đã được trên 5-6 kg cho nên nếu trẻ không được đủ sữa mẹ thì có thể cho trẻ uống bổ sung các công thức dinh dưỡng tiếp theo dành cho trẻ trên 6 tháng. Với những bé chưa bắt kịp tăng trưởng, có thể tiếp tục sử dụng sữa dành cho bé non tháng giai đoạn chuyển tiếp.
Từ 6 tháng tuổi trở lên, bên cạnh sữa mẹ (hay sữa công thức nếu trẻ không được bú mẹ) có thể áp dụng chế độ ăn dặm như với trẻ sinh đủ tháng.
Từ 12 tháng tuổi trở lên, dinh dưỡng giống như trẻ thường [40].
[tds_note]
Trẻ sinh non tháng, nhẹ cân hoặc rất nhẹ cân nên được bú mẹ hoàn toàn trong 6 tháng đầu và tiếp tục bú mẹ càng lâu càng tốt cho đến khi trẻ được 2 tuổi. Có thể bổ sung chất làm giàu sữa mẹ (HMF- Human-milk fortifiers) trong giai đoạn đầu.
Nếu bà mẹ không đủ sữa mẹ hoặc trẻ không thể bú mẹ, nên cho trẻ ăn sản phẩm dinh dưỡng công thức dành cho trẻ nhẹ cân non tháng cho đến khi trẻ được 5 kg thì chuyển sang sản phẩm dinh dưỡng công thức tiêu chuẩn (công thức khởi đầu) phù hợp với lứa tuổi cho đến khi trẻ 6 tháng tuổi. Ưu tiên chọn công thức dinh dưỡng có đạm chất lượng gần giống sữa mẹ.
Từ 6 tháng tuổi trở đi, trẻ sinh non tháng, nhẹ cân hoặc rất nhẹ cân được nuôi dưỡng như những trẻ bình thường nếu đã bắt kịp tăng trưởng. Nếu không đủ sữa mẹ thì cho trẻ sử dụng công thức tiếp theo với đạm chất lượng giúp trẻ tăng cân khỏe mạnh. Khi trẻ được tròn 6 tháng tuổi thì cho trẻ ăn dặm giống như trẻ bình thường.
[/tds_note]
Theo Tài liệu Khuyến nghị dinh dưỡng trong 1.000 ngày đầu đời dành cho Nhân viên Y Tế – Hội Nhi khoa Việt Nam, Hội Phụ Sản Việt Nam, Viện Dinh Dưỡng Nestlé Việt Nam
Tài liệu tham khảo:
[9] Tổ chức Y tế Thế giới- Văn phòng khu vực tây Thái Bình Dương (2014). Chăm sóc sơ sinh thiết yếu, cẩm nang thực hành lâm sàng bỏ túi.
[22] Embleton ND. Optimal nutrition for preterm infants: Putting the ESPGHAN guidelines into practice. J Neonatal Nurs. 2013;19(4):130-133.
[33] Su B-H. Optimizing Nutrition in Preterm Infants. Pediatr Neonatol. 2014;55(1):5-13.
[40] WHO | Essential Nutrition Actions. WHO. http://www.who.int/nutrition/publications/infantfeeding/essential_nutrition_actions/en/. Accessed January 16, 2017.